INFO PATIENT ET FAMILLE
La veille de l’intervention
Durant votre séjour hospitalier, les membres du personnel médical et paramédical prendront soin de vous 24 heures sur 24. N’hésitez pas à leur parler de vos inquiétudes et à leur poser toutes vos questions, ils sont expérimentés et pourront vous aider. Pour bien répondre à vos besoins, il se peut que d’autres professionnels vous rencontrent (nutritionniste, physiothérapeute, assistant social,…). Un médecin vous rendra également visite chaque jour.
Arrivée dans le service de Chirurgie Cardiaque, Vasculaire et Thoracique :
Une infirmière vous accueillera, vous expliquera les étapes à venir et répondra à vos questions. Il est possible que des examens supplémentaires soient nécessaires pour compléter votre dossier avant la chirurgie.
Vous rencontrerez votre chirurgien et votre anesthésiste.
Le jour de l’intervention
- Vous serez à jeun à partir de minuit la veille ;
- Un membre du personnel soignant vous rasera ;
- Vous devrez ensuite vous laver avec un savon désinfectant puis revêtir une jaquette d’hôpital ;
- L’infirmière vous donnera des médicaments favorisant la détente en plus de vos médicaments habituels.
- Elle vous installera de l’oxygène par une lunette nasale ;
- Le brancardier vous conduira à la salle d’opération.
Après votre chirurgie, le chirurgien ou son assistant vous fera le bilan du déroulement de votre opération.
Le séjour aux soins intensifs
Après l’opération, vous serez conduit aux soins intensifs où vous reprendrez graduellement conscience. Les lumières y sont fortes et l’activité constante, vous y entendrez des gens parler et les alarmes de nos appareils. Vous constaterez que les fils et tubes (dont un dans votre gorge) installés en salle d’opération sont encore en place et branchés à des appareils de surveillance.
Vous aurez conscience du va-et-vient du personnel soignant mais vous aurez perdu la notion du temps. Le personnel vous informera que votre opération est terminée et nos infirmières prendront soin de vous en permanence, en collaboration étroite avec tous les membres de l’équipe soignante. La plupart des tubes vous seront enlevés le jour même de l’opération ou le lendemain.
Le retour en salle d’hospitalisation
En général, vous serez transféré des soins intensifs vers notre service dès le lendemain (chirurgie mini-invasive ) ou le surlendemain de votre opération (chirurgie du cœur, interventions cardiovasculaires,…).
Après votre chirurgie, vous recevrez régulièrement des antidouleurs (analgésiques) afin de vous soulager. Cela permet de bouger davantage, d’entreprendre les exercices recommandés, de mieux dormir et de récupérer plus rapidement.
Votre infirmière vous demandera fréquemment l’intensité de votre douleur sur une échelle de 0 à 10, le zéro indiquant l’absence de douleur et le 10 la pire douleur ressentie. Cette surveillance permet de vérifier si vous êtes bien soulagé et d’ajuster la médication au besoin. Elle s’informera aussi des effets secondaires éventuels (nausées, maux de tête, somnolence) dus au médicament contre la douleur. Si c’est le cas, elle vous donnera des médicaments très efficaces pour contrôler ces effets secondaires. De votre côté, signalez à votre infirmière toute augmentation de la douleur ou apparition d’effets secondaires.
Soin des plaies
Tous les jours l’infirmière nettoiera vos plaies avec une solution désinfectante. Pour les femmes, le port du soutien-gorge est recommandé dès les premiers jours après la chirurgie.
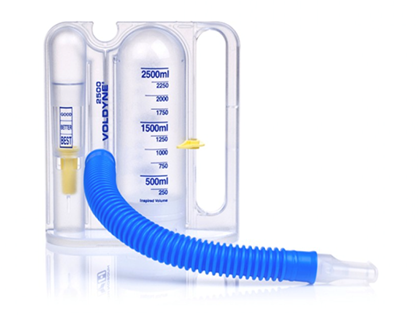
Exercices respiratoires
Pendant les premiers jours suivant une chirurgie, la respiration est souvent moins efficace. Les inspirations sont moins profondes. Les poumons se gonflent moins bien. Il peut y avoir accumulation de sécrétions. C’est pourquoi, dès le lendemain de la chirurgie, il est important, toutes les heures, de faire les exercices respiratoires recommandés (respiration profonde et utilisation du spiromètre) et tousser. Un spiromètre est un appareil comportant un tube relié à une colonne d’air dans laquelle se trouve une petite balle (voir photo). L’utilisation du spiromètre vise à vous aider à gonfler les poumons.
Comment tousser
Après avoir fait les exercices respiratoires il faudra tousser pour expulser les sécrétions de vos poumons.
Un coussin confectionné de deux serviettes roulées communément appelé « poupée » vous sera remis. Il sert à protéger la cage thoracique et diminuer la douleur lors de la toux, de fou rire, etc.
- > Avant de tousser, maintenez fermement le coussin sur votre thorax en y croisant les bras par-dessus tout en serrant les coudes avec vos mains ;
- > Puis toussez pour expulser les sécrétions et relâchez le coussin pour éviter les tensions musculaires ;
- > Si le coussin n’est pas à votre portée, croisez les bras sur votre poitrine en serrant vos coudes dans vos mains ; le résultat est presque le même ;
- > Pour réduire les douleurs, utilisez les muscles de votre ventre pour expulser les sécrétions. Une démonstration sera faite lors de la rencontre de préadmission.
Mobilisation
Durant les premiers jours, le lever et la marche requièrent de l’aide. Habituellement, le premier lever se fait le lendemain matin de la chirurgie et la première marche a lieu au cours des deux premiers jours suivant la chirurgie. Il est recommandé de débuter ou poursuivre le programme d’exercices pour les jambes dès votre retour à l’unité de chirurgie.
- > Consultez l’affiche dans votre chambre illustrant les exercices recommandés ;
- > Faites-les deux fois par jour ;
- > Augmentez progressivement la distance de la marche dans le corridor.
Votre convalescence
Votre chirurgien autorisera votre sortie de l’hôpital, la veille ou le matin du départ. Le congé est autorisé lorsque votre condition générale le permet. Dès votre retour à la maison, prenez un rendez-vous avec votre médecin de famille et votre cardiologue afin de les informer de votre retour à domicile
Quelle est l’aide à prévoir lors de mon retour à la maison ?
> Lorsque vous quitterez l’hôpital, vous serez en mesure d’assurer vos soins d’hygiène, de vous vêtir seul, de vous déplacer dans la maison, etc ;
> Pour les autres tâches, vous serez capable de les ajouter graduellement ; il est toujours préférable de pouvoir compter sur une personne disponible pour faire vos courses et assurer les tâches ménagères (ménage, repas, lessive) ;
Est-ce nécessaire d’aller dans une maison de convalescence ?
- > Si l’équipe de soins évalue que votre condition nécessite une convalescence, un assistant social effectuera les démarches pour trouver un établissement adapté.
Rencontre famille – médecin
Pour obtenir un rendez-vous avec un médecin de notre service, adressez votre demande à l’infirmière en chef de l’unité.
Questions fréquentes
CCVT-CHU : S’il est impossible de classer les chirurgiens cardiovasculaires tant les techniques et technologies sont variées pour un même résultat, toutefois nos chirurgiens sont qualifiés et expérimentés pour vous garantir le meilleur résultat. Nous pourrons également vous mettre en rapport avec des personnes opérées dans notre service pour partager leur expérience.
CCVT-CHU : La plupart du temps, ce sont les cardiologues qui nous adressent les patients et les dirigent vers notre service.
CCVT-CHU : Les services de chirurgie cardiaque ne se classent pas comme des automobiles. Nous faisons partie d’un établissement universitaire qui comme les autres Centres évolue chaque jour dans sa connaissance et sa compétence. Notre Service et le CHU de Liège entretiennent un grand nombre de relations avec le monde entier concernant des programmes de recherches, des études cliniques, des échanges et formations de médecins, autant de collaborations qui se sont tissées, au fil des ans, avec d’autres établissements hospitaliers universitaires d’Europe, d’Amérique ou d’Asie. Pour plus d’information à ce sujet nous vous invitons à nous rencontrer pour juger vous-même de l’ensemble des éléments (humains et médicaux) qui font d’une intervention un succès; pour vous comme pour nous. Nous pourrons également vous mettre en rapport avec des personnes opérées dans notre Service pour partager leur expérience.
CCVT-CHU : En chirurgie cardiaque tout comme en médecine générale, chaque cas est unique et les interventions sont propres à chaque pathologie, ce qui rend la palette d’options infinie et une standardisation tarifaire impossible. Pour plus d’information à ce sujet nous vous invitons à prendre contact avec notre Service de Chirurgie Cardio Vasculaire pour fixer un rendez-vous et établir le devis de VOTRE intervention, sans engagement de votre part.
CCVT-CHU : Les techniques sont multiples et nous prenons en charge toutes les pathologies cardiovasculaires.
CCVT-CHU : Les interventions de chirurgie cardiaque sont des chirurgies bien codifiées, où beaucoup de paramètres vont être monitorés, surveillés, pendant et après votre opération. Même si les résultats sont excellents, il existe comme dans toute intervention, certains risques de complications.
Le risque immédiat après votre intervention est le risque hémorragique. La mise en place de la circulation extracorporelle, les modifications biologiques qu’elle est capable d’induire, les traitements préopératoires, le type de chirurgie qui a été effectué, sont potentiellement des sources de saignement. Pour surveiller cela, des drains sont mis en place dans le thorax après l’intervention. Si la production des drains est considérée comme trop importante, une révision de la zone opérée s’avère indispensable. Le but sera de rouvrir le thorax et de traiter la source du saignement. Cela peut nécessiter parfois d’être transfusé.
Quelques jours après l’intervention, il peut se développer des épanchements à l’intérieur du péricarde, pouvant gêner le fonctionnement du cœur.
Quel que soit le type d’intervention, il est le plus souvent nécessaire d’arrêter le cœur pour pouvoir procéder au geste de réparation. Le cœur peut mettre parfois un peu de temps a retrouvé sa fonction initiale (syndrome de bas débit), ce qui nécessitera la mise en place d’un traitement tonicardiaque (inotropes) pendant quelques jours, d’une part pour accélérer son processus de récupération, et d’autre part pour qu’il n’y ait pas de conséquence sur le fonctionnement de l’ensemble des organes. Il faudra cependant accepter que la surveillance en réanimation soit un peu plus longue ainsi que l’hospitalisation.
Après avoir ouvert le thorax, travaillé à l’intérieur du cœur, on constate une hyperexcitabilité des oreillettes pendant plusieurs jours pouvant déclencher une fibrillation atriale. Ce phénomène est très fréquent, quasiment banal, mais pas toujours bien supporté par les patients. En effet, le cœur peut devenir très rapide, ce qui engendre une situation d’inconfort importante. La mise en place de traitement spécifique réverse très rapidement la situation. Si la fibrillation atriale perdure malgré les traitements bien adaptés, il n’est pas impossible de devoir procéder à une cardioversion électrique (« choc électrique ») afin de restaurer un rythme régulier de votre cœur.
Dans toute chirurgie valvulaire, il existe une possibilité d’affecter le tissu électrique du cœur. Cela est aussi vrai pour une chirurgie aortique, mitrale, ou tricuspidienne. Lors de l’ablation de la valve, ou de la réparation de celle-ci, ou de l’implantation d’une valve prothétique, il est possible de laisser les voies de conduction électrique. Cela engendre une désynchronisation entre oreillettes et ventricules prenant le nom de bloc auriculoventriculaire. Si ce bloc ne rétrocède pas au bout de quelques jours après l’intervention, il sera nécessaire d’envisager la pose d’un pacemaker permettant de resynchroniser les contractions des oreillettes aux ventricules.
Dès lors qu’une valve prothétique est implantée, il faut considérer qu’il y a toujours un risque d’infection, ou endocardite, sur cette dernière. Le risque peut être précoce, c’est-à-dire dans la première année qui suit la chirurgie, soit tardif. Tout patient porteur de valve, doit être porteur d’une carte témoignant qu’il a été opéré d’un certain type de valve, cette information doit être transmise à tous les acteurs de santé pouvant vous prodiguer des soins. Les règles d’hygiène doivent être très rigoureuses avec des évaluations dentaires fréquentes, qui sont une porte d’entrée non négligeable pour tout passage de bactéries. Toute infection cutanée, de la sphère O.R.L., digestive doivent aussi nécessiter des traitements rigoureux pour éviter que les bactéries passent dans le sang et viennent s’accoler à la valve opérée. Des antibioprophylaxies avant tout geste invasif, soins dentaires, coloscopie, endoscopie (urinaire, digestive…) sont donc indispensables. La valve prothétique n’étant pas reconnue par notre organisme, notre système immunitaire va peu la défendre, engendrant ainsi la multiplication des bactéries et secondairement l’infection ou endocardite de la valve. Cela nécessite la mise en place d’antibiothérapie au long cours, adaptée à la bactérie, mais il faut savoir qu’une endocardite sur valve prothétique nécessite le plus souvent une reprise chirurgicale.
Dans la grande majorité des cas, l’abord chirurgical pour accéder au cœur s’effectue par sternotomie. Cette dernière peut être soumise à de complications parfois associées durant la phase post-opératoire. La première est l’infection du site opératoire, qui peut ne toucher que la peau ou les tissus sous-cutanés sans être responsable d’instabilité du sternum. Le traitement associe le plus souvent des soins locaux, une antibiothérapie, et parfois un parage chirurgical. Il peut exister aussi des désunions du sternum, secondaire à une fragilité initiale, une ostéoporose, des efforts de toux importants, une dévascularisation en rapport avec l’utilisation des artères mammaires, qui peuvent avoir comme conséquence d’une part des douleurs importantes et d’autre part des encombrements respiratoires qui n’amélioreront pas la situation. Il est le plus souvent nécessaire de reprendre chirurgicalement pour refixer ce sternum. La complication la plus grave serait l’association d’une désunion sternale et d’une infection du site opératoire appelé médiastinite. Certains patients présentent des facteurs de risque de cette complication, diabète, surcharge pondérale, bronchopneumopathie chronique obstructive, artériopathie… le traitement nécessite une antibiothérapie adaptée une reprise chirurgicale avec l’ablation de tous les tissus infectés, un lavage abondant, et il n’est pas rare devoir mettre en place des cicatrisations dirigées par utilisation de pansements à pression négative (VAC thérapie).
CCVT-CHU : Notre Service de Chirurgie Cardiovasculaire et Thoracique du CHU de Liège fait partie intégrante du Centre Hospitalier et Universitaire du domaine du Sart-Tilman – Avenue de l’Hopital 1 – 4000 Liège.
CCVT-CHU : Vous trouverez tous les détails sur notre site : https://ccvt-chu.be/info-patient-et-famille/#veille-intervention
CCVT-CHU : Les chirurgiens cardiaques ne se classent pas comme des automobiles et quand bien même, tout classement est voué à changer. Nous faisons partie d’une équipe au sein d’un établissement universitaire qui comme les autres Centres évolue chaque jour dans sa connaissance et sa compétence. Notre Service et le CHU de Liège entretiennent un grand nombre de relations avec le monde entier concernant des programmes de recherches, des études cliniques, des échanges et formations de médecins, autant de collaborations qui se sont tissées, au fil des ans, avec d’autres établissements hospitaliers universitaires d’Europe, d’Amérique ou d’Asie. Pour plus d’information à ce sujet nous vous invitons à nous rencontrer pour juger vous-même de l’ensemble des éléments (humains et médicaux) qui font d’une intervention un succès; pour vous comme pour nous. Nous pourrons également vous mettre en rapport avec des personnes opérées dans notre Service pour partager leur expérience.
CCVT-CHU : Vous trouverez tous les détails sur notre site : https://ccvt-chu.be/chirurgies/
CCVT-CHU : Des examens préparatoires spécifiques seront réalisés en fonction du type de chirurgie.
CCVT-CHU : Comme le nom de notre service l’indique, nous ne pratiquons pas uniquement des opérations du cœur mais la chirurgie cardiaque, la chirurgie cardiovasculaire et la chirurgie thoracique, les opérations de la valve aortique, la chirurgie de la valve mitrale, la chirurgie valvulaire cardiaque et de remplacement valvulaire, la réparation de valve, la chirurgie aortique, le bypass coronarien, le pontage coronarien, la chirurgie vasculaire, la réparation cardiaque, la phlébectomie et la thrombolyse (traitement médicamenteux contre les AVC).








